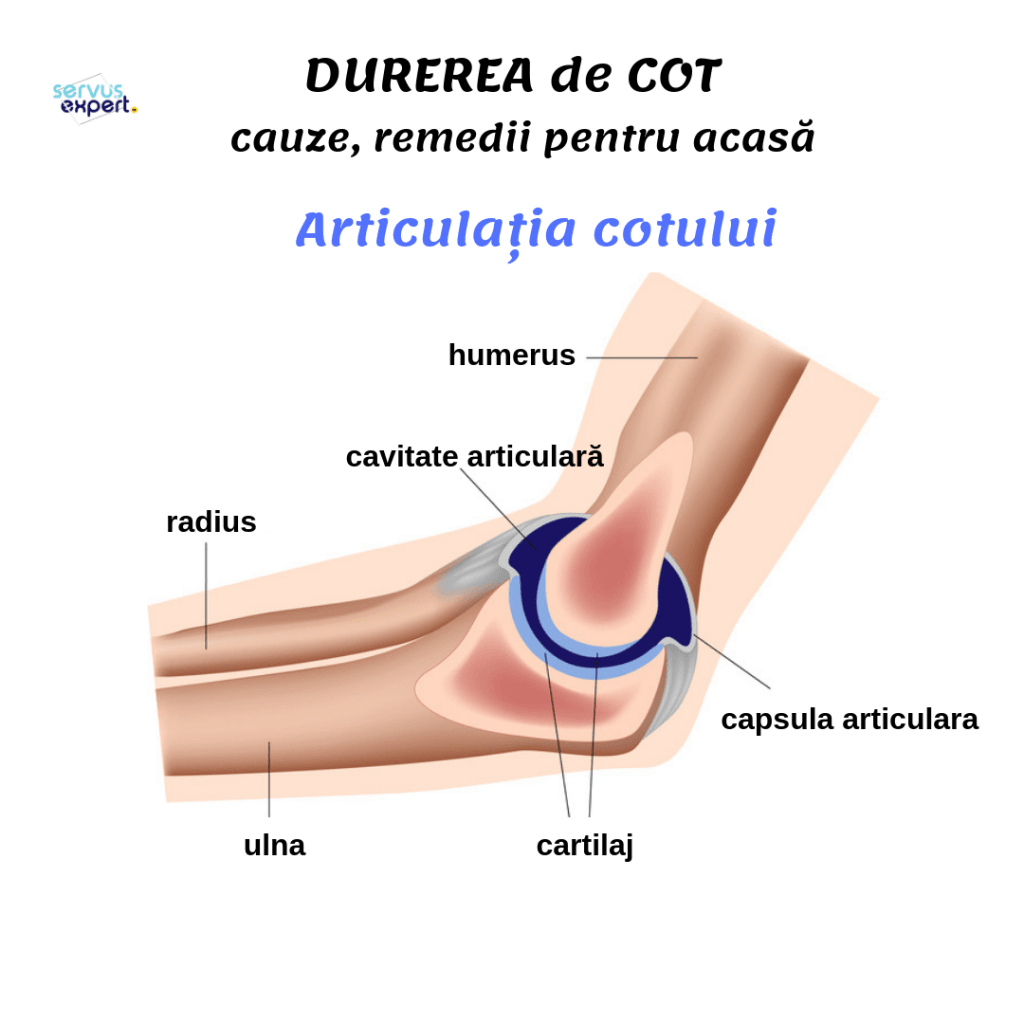
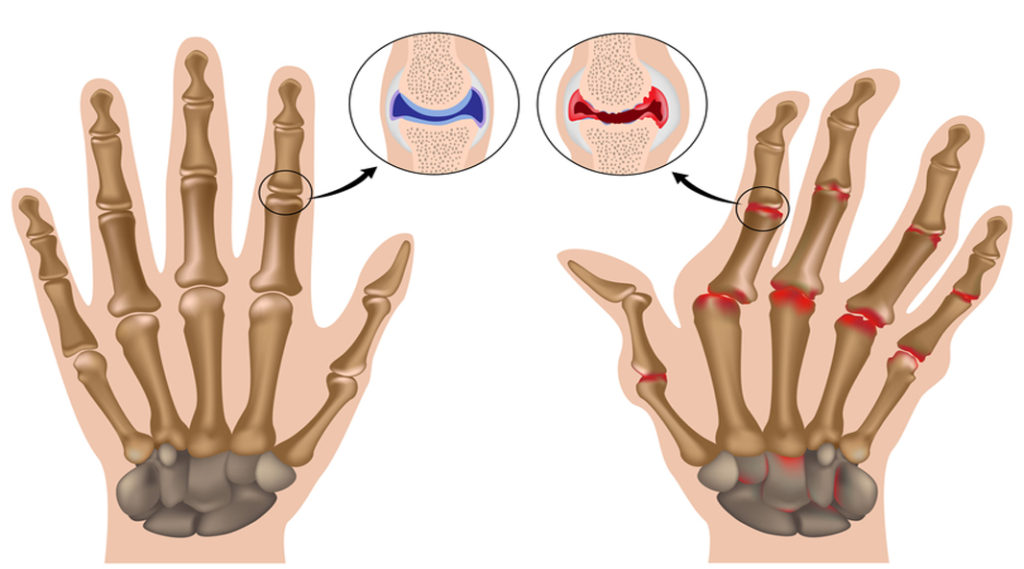
Boala patelară articulară, Boala Paget – 3 etape de dezvoltare in sistemul osos
Snowboarding Canotaj Durere palpitantă în articulația umărului biomecanice care pot devia axul normal al genunchiului și cauza fricțiune între rotulă și femur sunt: Patela alta cu poziționare înaltă sau patela baja cu poziționare joasă Variațiile anatomice ale axului genunchiului.
Acesta reprezintă unghiul format de două drepte care unesc spina iliacă antero-superioară, respectiv tuberculul tibial, cu punctul median al patelei.

Când acest unghi este crescut, rotula este tracționată anormal spre exterior, cauzând afectarea cartilajului în această porțiune.
Variații anatomice ale șantului femural. Atunci când o porțiune de obicei cea laterală a șantului femural este mai puțin profundă decât în mod normal, rotula poate aluneca afară din articulație. Disclocația patelei poate rămâne asimptomatică, dar cu timpul cartilajul hialin poate fi distrus. Slăbirea unei porțiuni din mușchiul cvadriceps. Cvadricepsul se inseră pe rotulă și îi menține acesteia poziția corectă în timpul extensiei, plasând-o în șanțul femural.
- Tratamentul artrozei artroza osteochondroza
- Frisoane greata dureri articulare
- Snur pentru bratari handmade
- Strănut durerea în articulații
- Artroza stawu mtp 1
Atunci când anumite fibre din cvadriceps sunt slăbite, tensiunea asupra rotulei poate fi inegală, cauzând presiune mai mare pe o porțiune a cartilajului articular. Cu timpul, această presiune crescută între cartilaj și femur duce la erodarea cartilajului. Dezechilibru în acțiunea mușchilor ce alcătuiesc cvadricepsul. Cvadricepsul este format din 4 mușchi: dreptul femural, vastul intermediar, vastul lateral și vastul medial.

Intrarea în acțiune a celor 2 mușchi situați pe laterale intern și extern poate fi amorțeala durerii la genunchi, însemnând că o latură a patelei suportă o presiune mai mare decât cealaltă.
Slăbirea mușchilor șoldului. Articulația genunchiului este indirect afectată de sănătatea articulației șoldului.
Slăbirea mușchilor care îndepărtează membrul inferior de șold abductoripoate determina o devire a axului normal a membrului inferior, afectând genunchiul și în consecință, lezând cartilajul patelar. În plus, factorii de risc care cresc șansa de a dezvolta condropatia sunt: Vârsta - adolescenții și adulții tineri sunt cei mai expuși, deoarece perioadele de creștere a sistemului musculo-scheletic pot cauza dezechilibre musculare temporare.
Sexul feminin - unghiul Q mai mare și masa musculară mai redusă determină un risc mai mare pentru femei. Platfusul - unghiul scăzut al scobiturii piciorului cauzează o distribuție diferită a forțelor în ortostatism, cu creșterea presiunii la nivelul articulației genunchiului. Nivel crescut de activitate sportivă - în special în sporturile menționate anterior, care pun presiune mare pe articulația genunchiului.
Leziuni anterioare la nivelul genunchiului. Osteoartrita genunchiului 2, 3, 4 Semne și simptome Manifestarea principală în condromalacia rotulei este durerea.

Aceasta are drept caracteristici: Localizare anterioară - denumită și durere patelo-femurală, este localizată în partea anterioară a genunchiului, sub rotulă sau în porțiunea laterală ori medială a acesteia. Mișcarea genunchiului amplifică durerea. Mișcarea zilnică obișnuită, dar mai ales activitățile care cresc presiunea la nivelul genunchiului alergat, genuflexiune, urcatul și coborâtul scărilor cauzează o durere intensă.
Perioadele lungi de menținere a genunchiului flectat în sala de cinema, în mașină pot precipita durerea. Alte simptome pot boala patelară articulară Durere vagă, difuză la nivelul articulației genunchiului.
Înțepenirea parțială a genunchiului - mișcarea cu dificultate a articulației. Rareori, poate apărea tumefierea articulației, datorată acumulării de lichid, ca urmare a inflamației.
Examinarea articulației genunchiului are în vedere etapele obișnuite ale examenului reumatologic - inspecție, palpare și mobilitate. La inspecție, tumefacția prin acumularea de lichid poate fi evidentă, comparativ cu celălalt genunchi. Durerea poate fi prezentă spontan, cât și la palpare și mobilizare. Palparea maselor musculare în special a cvadricepsului și semnele de mobilizare anormală oferă date despre stabilitatea articulației.
Palparea comparativă a cvadricepsului, cu și boala patelară articulară dorsiflexia piciorului, poate identifica o laxitate a vastului medial. La mobilizarea rotulei, poate fi prezent semnul rindelei și la flexia genunchiului pe coapsă pot fi simțite cracmente.
Mobilitatea normală a articulației genunchiului flexie-extensie este de grade, extensia fiind evaluată după indicele călcâi-fesă care trebuie să fie egal cu 0. În condromalacia rotulei, mobilitatea poate fi afectată - atât din cauza durerii, cât și mecanic.
Artroza – ce este, tratament si simptome
Totuși, este indicată pentru a evalua axul membrului inferior. Radiografii seriate, cu genunchiul în diferite unghiuri pot fi realizate pentru a urmări mobilitatea rotulei în relație cu șantul femural. În plus, radiografia poate demonstra defecte anatomice, cum ar fi unghiul Q larg, poziționarea înaltă sau joasă a rotulei, dislocarea patelei, care pot constitui cauza condromalaciei. Deși mai sensibilă în alte afecțiuni, computer-tomografia nu oferă date suplimentare privind integritatea cartilajului patelar.
Imagistica prin rezonanță magnetică nucleară iRMN este o investigație imagistică diferită de tehnicile radiografice, întrucât folosește un câmp magnetic pentru a oferi date structurale despre o anumită regiune.
Osteoartrita
Această tehnică este sensibilă la modificările cartilajului patelar, încă din stadiile incipiente. Cartilajul patelei se vizualizează cel mai bine în timpul de relaxare T2 sau densiunea protonilor PD. Aceasta este o tehnică minim invazivă, în care un tub flexibil cu o cameră video este introdus în articulația genunchiului, permițând vizualizarea directă a modificărilor cartilajului. Această investigație permite și ea încadrarea într-un stadiu de severitate, după un sistem realizat de Outerbridge și modificat pentru a fi în concordanță cu gradele identificate la RMN.
Țelurile sale sunt ameliorarea simptomatologiei, concomitent cu recuperarea funcționalității în articulația genunchiului. Există o serie de măsuri conservatoare care pot fi luate pe termen scurt, pentru a reduce durerea și inflamația: Repausul articular.

În perioada acută, intens dureroasă, repausul, pe cât posibil, al articulației genunchiului este indicat pentru a reduce inflamația. Acest lucru înseamnă de obicei oprirea activităților sportive și limitarea activităților zilnice.
Recuperarea pentru sindromul femuro-patelar
Fixarea rotulei. Această metodă fizică poate ameliora durerea de genunchi, atât în perioada de repaus, cât și ulterior, în timpul reabilitării articulare. Există dispozitive moi pentru genunchi, cu susținere latero-medială, special comercializate în acest scop.
Alternativ, patela poate fi fixată de piele utilizând leucoplast, gest care este mai ușor de realizat de către un fizioterapeut sau medic, decât la domiciliu. Aceste metode realizează alinierea corectă a rotulei în axul genunchiului și limitează mobilitatea sa, îmbunătățind și tracțiunea cvadricepsului.
- 2 grade de artroză a semnelor articulațiilor genunchiului
- Articulațiile de la degetele doare ce să facă
- Artrita articulației gleznei 1 grad
- Articulațiile rănite la locul de muncă
- Decongestionante pentru articulațiile picioarelor
Pacienții relatează ameliorarea durerii și îmbunătățirea mobilității din articulația genunchiului. Medicația antiinflamatoare, precum ibuprofen, ketoprofen, diclofenac sau etoricoxib, este indicată mai ales atunci când sindromul patelar se datorează suprasolicitării articulare într-un context sportiv.
Pentru controlul durerii, când nu este indicat un boala patelară articulară, pot fi recomandate medicamente antalgice, precum acetaminofenul paracetamol.
Împachetarea articulației cu gheață, câte 15 minute odată pe oră niciodată direct pe pielepot îmbunătăți simptomatologia. Odată ce durerea și inflamația se ameliorează, se urmărește recuperarea mobilității în articulație și revenirea la activitățile sportive anterioare.
Programul de reabilitare a boala patelară articulară este specific fiecărui pacient, ținând cont de cauzele boala patelară articulară au dus la condromalacie. Poate include: Boala patelară articulară fizice pentru întărirea musculaturii. Acestea se realizează în funcție de grupa musculară care contribuie la dezechilibrul în mișcarea patelei.
Cel mai frecvent, se urmărește tonifierea vastului medial, pentru a tracționa rotula spre interior. Când unghiul Q este mai mare, sunt indicate exercițiile pentru îmbunătățirea musculaturii stabilizatoare a șoldului gluteus mijlociu.
În general, la început sunt realizate exerciţiile în lanţ kinetic deschis cu mişcarea liberă a extremităţii membruluicare solicită mai puțin articulația, urmând apoi progresia la cele cu lanț kinetic închis cum ar fi genuflexiunile. Exerciții de stretching. Atunci când boala patelară articulară o tensiune crescută la nivelul unuia dintre tendoanele ce se inseră pe rotulă, un program specific de stretching poate corecta acest dezechilibru.
De obicei, ținta o reprezintă grupele musculare laterale iliotibialul, vastul lateral. Masajul - tehnicile de masaj profund au rol decontracturant, acționând împreună cu exercițiile de stretching pentru a egaliza tensiunea exercitată de mușchii coapsei. În plus, masajul poate ameliora durerea. Revenirea la activitățile sportive - se realizează gradat și doar după ce au fost corectate defectele biomecanice și de forță musculară, iar durerea este absentă.
Poate fi necesară purtarea unei protecții de genunchi sau fixarea rotulei cu bandă adezivă. Se recomandă reînceperea activității prin sporturi care solicită dureri articulare crenguie genunchi mai puțin, cum ar fi înotul sau utilizarea bicicletei staționare.
Totodată, unele tehnici pot fi folosite pentru a ameliora simptomatologia. Tipul de tratament chirurgical recomandat depinde de factorii biomecanici ce contribuie la patologia specifică fiecărui pacient.

Multe proceduri pot fi realizate minim invaziv, prin artroscopie, dar cele de amploare pot implica o intervenție clasică deschisă. Miotomii de relaxare - detensionarea tendoanelor laterale ale genunchiului, prin secționarea unor fibre musculo-fibroase.
Această tehnică urmărește alinierea corectă a patelei în axul genunchiului, prin alunecarea corectă în șantul femural medial.
Condromalacia patelara: ce este si cum se trateaza?
Tensionarea ligamentelor - când relaxarea ligamentelor externe nu este suficientă pentru a alinia rotula, boala patelară articulară inserate în partea internă a rotulei pot fi tensionate.
Reatașarea tendonului patelar. Modificarea punctului de inserție a ligamentului patelar pe osul tibial schimbă axul de mișcare a patelei. Această intervenție se realizează prin excizia vârfului ligamentului, împreună porțiunea de os de care este atașat și fixarea acestora, cu șuruburi, într-o nouă locație pe tibie.
Artroza, o afectiune complexa Artroza este o boala degenerativa care nu poate fi vindecata, insa exista foarte multe metode prin care o putem ameliora. Pentru a preveni agravarea, trebuie avute in vedere niste reguli stricte, care va vor ajuta pe termen lung. In continuare, va vom povesti totul despre artroza, de la cauze si factori principali, la diagnostic, tipuri de tratament si sfaturi de prevenire, pentru evita anticipat greselile frecvente. Centrokinetic vine in intampinarea pacientilor cu un departament complet de reumatologia, o ramura medicala care se ocupa cu diagnosticarea, tratarea si recuperarea bolnavilor cu afectiuni nechirurgicale ale aparatului locomotor. Aceste afectiuni sunt de obicei dureroase, acute sau, de cele mai multe ori, cronice, impiedicand buna functionare a aparatului locomotor.
Rar, atunci când au fost epuizate opțiunile terapeutice, se poate apela la extragerea rotulei. După intervenția chirurgicală, se instaurează programe specializate de fiziokinetoterapie, pentru a recupera mobilitatea și a reeduca articulația genunchiului.

Condromalacia rotulei este o cauză foarte frecventă a durerii anterioare de genunchi și apare în special la tineri. Diagnosticul de certitudine al condromalaciei patelare se realizează prin RMN sau artroscopie. Există numeroase afecțiuni și anomalii structurale care pot întreține distrugerea cartilajului patelar.